対象疾患難治性てんかん
てんかんとは?
てんかんは約100人に1人と頻度が高い脳神経疾患と考えられ、約半数が幼児から小児期で発症します。 脳の電気生理学的な異常で発作を繰り返す病気ですが、発作がない時は普通の生活を送れます。しかしながら発作のコントロールができないと記憶力が下がるなどの障害が出る場合もあります。
部分発作と全般発作に大別され、部分発作は手足のけいれんやぼーっとして意識が遠くなる症状、言葉が出なくなるような多彩な症状が見られます。一方で全般発作は全身けいれんも起こりますがごく短時間の意識消失のみで終わるだけの発作もあり、特に小児では気づかない時もあります。この部分発作と全般発作では内服薬治療の種類が異なるため注意が必要です。
また、けいれんとてんかん発作は同義でなく、特に高齢者の方ではけいれんが起きないてんかん発作がよく見られます。
てんかんの原因は?
てんかんの原因は高齢化に伴い脳出血や脳梗塞などの脳血管障害によるものが増えてきています。他に遺伝子異常や胎児期の脳形成障害によるもの、出生時の感染症(髄膜炎・脳炎)や脳腫瘍など様々な要因があげられますが、はっきりとした原因がわからない場合もあります。
近年、画像検査の進歩が目覚ましく、以前にはわからなかった発作原因を指摘できる症例も出てきています。
てんかんの診断は?
病歴を含めた身体検査やMRIなどの画像検査、脳波検査によりてんかんを診断します。当院では最新鋭の画像・脳波装置を整備しています。外来での検査でてんかんの診断に難渋する場合は入院の上で長時間持続脳波モニタリングを行う場合もあります。
高齢者のてんかん発作の中では認知症と間違われて治療されている方もおり、脳波検査や画像検査により正確な診断が求められるようになってきています。
てんかんの治療は?
内服治療
まず抗てんかん薬内服が治療の中心となります。昨今、新しい抗てんかん薬が次々に日本で承認されており、患者さまの社会的背景などを考慮してニーズに合わせた内服治療ができるようになってきました。
1-2種類の抗てんかん薬内服により発作がコントロールされるケースがほとんどですが、内服を3-4種類追加しても発作が抑制できない場合は入院して長時間の頭皮電極脳波モニタリング検査を行い外科治療の適応について検討します。 てんかん発作の種類によっては、子供から大人へ成長する際にてんかん発作がなくなり内服治療が必要なくなる場合もあり、小児科との連携が必要になります。
外科治療
内科的治療(内服治療)でてんかん発作をコントロールできず、長時間持続頭皮電極モニタリング検査、画像検査、神経心理検査で外科治療適応と判断された場合のみ手術治療となります。
内服コントロール不能とはてんかんガイドライン上、成人では2種類以上の抗てんかん薬での十分な治療期間(1年以上)をおいても発作が抑制されない場合とされています。小児においては正常な成長発達を促すため、より積極的な治療が行われることもあります。
てんかん発作の種類によってはこの段階で切除範囲を同定できず、頭蓋内電極というてんかん発作の原因箇所をさらに詳しく調べる場合もあります。
頭蓋内電極モニタリング
頭蓋内電極モニタリングには大きく2つの方法があります。
1) 硬膜下電極モニタリング
本邦や米国で従来用いられてきた硬膜下電極モニタリングという頭蓋骨を開頭してシート状の電極を脳を覆う硬い膜(硬膜)の下に敷きてんかん発作の原因箇所を同定する方法です。頭蓋骨を開ける手術になるため通常は下記にある切除術を前提としたモニタリング方法となります。
2) 定位的深部電極モニタリング
主に欧州で用いられてきた深部電極という棒状の電極を約10本以上脳内に挿入しててんかん発作のサーキットを発作症候(発作時に見られる身体活動)から同定するモニタリング方法です。
近年日本ではこのモニタリング方法が注目されて症例数も多くなっています。
手術方法は全身麻酔での手術となりますが開頭する必要が基本なく、もし切除術の適応がないと判断された場合でも電極抜去のみで済むため患者負担が非常に少ないモニタリング方法です。しかしながら、電極の挿入箇所の検討や頭蓋内を実際に見ない中でのブラインド手術となるため頭蓋内出血のリスクが伴います。
根本的治療
1) 側頭葉前方切除術、選択的扁桃体海馬切除術
てんかんの外科治療適応となる最も多い疾患は側頭葉内側の海馬が病理学的に硬化を起こす海馬硬化症による側頭葉内側てんかんです。
一般的には頭部MRI検査で海馬に異常な信号を認めており、脳波検査で典型的な発作症候(上腹部不快感の前兆、自動症など)や側頭部前方よりてんかん波が確認できれば側頭葉前方切除または選択的扁桃体海馬摘出術が適応となります。発作消失率も最も高く70-80%程度とされており、再発したとしても発作回数の減少が期待できます。
手術により記銘力障害が悪化するリスクは約20%程度あり、手術前の神経心理検査結果やMRI画像上での海馬硬化症の有無が関与しているとされています。
側頭葉てんかんの中には両側から発作波形が確認されることや内側のみならず外側皮質から発作波形が出るタイプなどがあります。このタイプが疑われた場合は頭蓋内電極モニタリングが必要になることがほとんどです。
2) 皮質切除術 (焦点切除術)
脳腫瘍、海面状血管腫や脳の形成異常などの比較的限局した病変に対して行う手術方法です。頭皮電極脳波モニタリングのみで発作原因の場所を同定することが難しい症例もあり、頭蓋内電極脳波モニタリングが必要になる場合もあります。また、運動や言語など脳の機能的に重要な場所を摘出・切除することができない場合もあるため慎重に摘出部位を決める必要があります。
緩和的治療
1) 脳梁離断術
てんかん発作により脱力を来し、よく転倒するような危険な発作に対して姑息的手術として行う方法です。他に全般てんかん発作により重症発達障害をきたすおそれが非常に高い場合も用いることがあります。
開頭する必要があるため侵襲が高い手術となりますが即時性の効果が期待できます。一方で離断症候群という脳梁を左右で切り離すことによる様々な合併症状をきたす可能性があるため比較的年長な小児に対しては前後脳梁を2期的に離断する手術を行う場合もあります。
2) 迷走神経刺激装置植え込み術
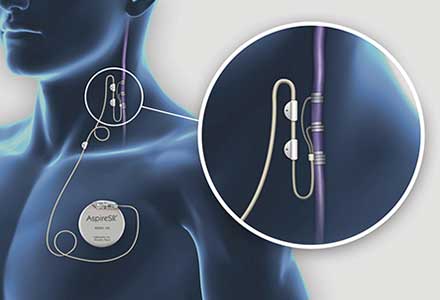 本邦では2010年から保険適応となった治療方法で根本的治療の適応とならなかった部分発作・全般発作に対する緩和的治療方法です。左頸部にある迷走神経にコイル状の刺激電極を巻きつけて、刺激を送る電池を左前胸部へ植え込む手術です。この刺激により発作回数低下を期待できますが約20%の症例で無効とされています。副作用として咳嗽や嗄声があり、異物を植え込むことになるため感染のリスクは高くなります。また、即時性の効果は薄く、刺激を徐々に上げていき術後約1-2年程度で効果が最大になります。
本邦では2010年から保険適応となった治療方法で根本的治療の適応とならなかった部分発作・全般発作に対する緩和的治療方法です。左頸部にある迷走神経にコイル状の刺激電極を巻きつけて、刺激を送る電池を左前胸部へ植え込む手術です。この刺激により発作回数低下を期待できますが約20%の症例で無効とされています。副作用として咳嗽や嗄声があり、異物を植え込むことになるため感染のリスクは高くなります。また、即時性の効果は薄く、刺激を徐々に上げていき術後約1-2年程度で効果が最大になります。
当院では小児科と連携して多くの患者様にこの治療を行なっております。
外科治療効果
側頭葉前方切除や焦点切除などの根本的治療により50-80%程度の発作消失以外に死亡率や精神的合併症の減少や認知機能改善、内服薬減薬による社会的・経済的な負担減少を期待できます。また、緩和的治療でも早期介入による発達改善や迷走神経刺激装植え込み術により約50-60%程度の患者で発作回数を半分以下にすることを期待できるため手術適応の可否に関して積極的に診断していく必要があると考えています。
一方で手術を行うことで記憶力低下や運動機能障害、感覚機能障害、言語障害を引き起こす可能性もあるため、手術を受けることによるメリット・デメリットを正確に理解する必要があります。
新規外科治療方法 (注意:保険未適応)
日本ではまだ認可されていない手術方法の中には既に海外で積極的に行われているものもあります。
1) 脳深部刺激装置植え込み術 (凝固術含む)
パーキンソン病、本態性振戦やジストニア症例に対して日本では積極的に行われている手術方法で、海外ではてんかん症例に対しても緩和的治療として一定の効果が期待できる方法として認知されています。当院では脳深部刺激装置植え込み術を数多く経験してきており、今後認可されれば重症てんかん患者様に対して積極的にご提示する予定です。
2) 埋め込み型神経刺激装置植え込み術
米国では切除術適応のないてんかん症例に対して積極的に行われている手術方法です。頭蓋骨に刺激を送る電池を植え込み、シート状あるいは棒状の刺激電極を頭蓋内に挿入してんかん発作を抑制する緩和的手術方法です。発作頻度が半数以上減少した症例は70%程度と言われており、迷走神経刺激療法とならび発作抑制への新たなる治療方法として注目されています。
