副腎とは?
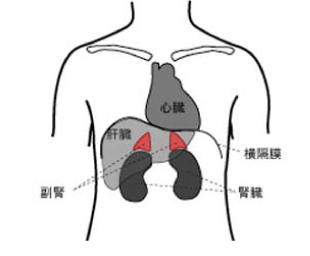
副腎は、腹腔(胃,腸管,肝臓,膵臓などの消化器が存在するスペース)の背中側にある、後腹膜と呼ばれるスペースに存在します。
このスペースは,腹腔と腹膜という膜で一枚隔てられ、腎臓,尿管など泌尿器系の臓器が存在します。
副腎は、左右1個ずつ、腎臓の上に、帽子のように被さる,3 ~ 4cmで薄い皮のような小さい臓器です。
副腎は外側の皮質と内側の髄質に分かれおり、それぞれ血圧や血液の中の電解質(ナトリウムやカリウムなど)を調節するホルモンを分泌しています。
副腎が分泌するホルモンは皮質由来のコルチゾール(副腎皮質ステロイド)、アルドステロン、アンドロゲン(男性ホルモン)、髄質由来のカテコールアミン(アドレナリン、ノルアドレナリンなど)があり、
これらのホルモンは生きていくうえで非常に大切な役割を果たしていますが、副腎に腫瘍が発生し、必要以上にホルモンが分泌されるようになると、高血圧や糖尿病、肥満など、様々な合併症が起こってきます。
副腎腫瘍
副腎の腫瘍はホルモンを過剰に分泌する内分泌活性腫瘍とホルモンを産生しない内分泌非活性腫瘍に大別されます。
(1)内分泌活性腫瘍
ホルモンを過剰に分泌する内分泌活性腫瘍は、原則として、手術の適応となります。
高血圧や糖尿病の精密検査中に発見されることもしばしばです。
急に体重が増えてきたり、若いうち(50歳未満)から降圧剤の内服が必要となった方や、複数の降圧剤を服用しても血圧の下がりが不十分な方は副腎腫瘍が隠れている可能性があります。
クッシング症候群
副腎腫瘍(腺腫や癌など)からコルチゾールが自律的に過剰分泌されている状態です。
中心性肥満(満月様顔貌、躯幹性肥満、バッファローハンプ)、高血圧、性機能異常ないし男性化症状、皮膚線条・皮下出血、糖尿病、筋力低下、低カリウム血症・浮腫,オステオポローシス(骨吸収亢進、尿路結石)、精神症状、色素沈着、感染症などをきたします。
男性より女性に多い疾患です。
放置すると、高血圧や糖尿病による循環器系の合併症(脳卒中、心不全、心筋梗塞、尿毒症)や感染症など重大な合併症を引き起こし、しばしば死因となることがあります。
原発性アルドステロン症
副腎腫瘍(腺腫や過形成など)からアルドステロンが過剰分泌されている状態です。高血圧(頭痛、心悸亢進、めまい)、低カリウム血症(筋力低下、多飲・多尿、周期性四肢麻痺、代謝性アルカローシスによるテタニー)などをきたします。
中年の女性に多く、高血圧による循環器系の合併症(脳出血、腎不全、心不全、各種の臓器障害)など重大な合併症を引き起こし、しばしば死因となることがあります。
褐色細胞腫
クロム親和性組織から生じる腫瘍で,カテコールアミン(アドレナリン,ノルアドレナリンなど)を過剰分泌します。
高血圧,頭痛,発汗過多,糖尿病,代謝亢進が特徴的な症状で,動悸,やせ,手指振戦,便秘,視力障害などの症状が出ます。
高血圧による循環器系の合併症(脳卒中,腎不全,心不全,各種の臓器障害)など重大な合併症を引き起こし,数年のうちに死亡することがあります。
10%病とも呼ばれ,約10%は悪性の可能性があり,約10%は副腎以外にも多発することもあります。
腎癌や中枢神経系の血管腫,他の内分泌疾患(甲状腺癌や副甲状腺機能亢進症など)などを合併したり,家族性(遺伝)に発症する事もあります。
(2)内分泌非活性腫瘍
最近、人間ドックや健康診断など、他の病気の精密検査中に偶然発見される副腎偶発性腫瘍が増えてきています。
この腫瘍が見つかると、まず、ホルモンを過剰分泌していないかどうかを検査します。
副腎からのホルモン分泌が正常で、内分泌非活性と判明した場合、全例に手術が行われるわけではなく、腫瘍の大きさやレントゲン検査の所見が重要になってきます。
当教室では、ホルモンの検査に異常がなく、各種レントゲン検査で腫瘍の大きさが 4cm未満かつ悪性を疑う所見を認めない場合は、手術をせず、定期的な経過観察で良いと考えています。
腫瘍の大きさが 4cm以上の場合は、ホルモンの過剰分泌がなくても、手術による摘出を進めています。その理由は、副腎の腫瘍は大きければ大きいほど悪性の可能性が高くなるからです。
副腎皮質には、非常にまれですが( 100万人に 1人 )、癌が発生し、ホルモンをほとんど分泌しないものもあれば、コルチゾールを過剰分泌して、クッシング症候群の症状を示すこともあります。
一般的に、副腎癌は、発見された時に、6cm以上の大きい腫瘍がほとんどとされています。
副腎腫瘍の治療
降圧剤などの服用を一生続けるという選択肢もありますが、当教室では、手術の適応があれば、手術による腫瘍摘出を勧めています。
以前の副腎手術は開放手術で行われており、脇腹を15~20 cmほど大きく切開して副腎腫瘍を摘出していましたが、現在では腹腔鏡(または後腹膜鏡)下手術が一般的となっています。
腹腔鏡(または後腹膜鏡)下手術は腹部に5mm~2cm程度の穴を3~4ヵ所開けて、カメラや細長い器具を挿入し、TVモニターでお腹の中の様子を見ながら、腫瘍を摘出するという方法で、
開放手術に比べて手術の傷が小さくすみ、痛みも軽減され、術後の回復が早く、ほとんどの場合、手術の翌日には食事を再開し、歩行できるようになります。
当教室では、副腎腫瘍のほとんどの症例にこの腹腔鏡(または後腹膜鏡)下手術を施行しています。
ただし、腫瘍の大きさや過去の手術の既往などを十分に検討し、開放手術が最適な方法であれば、無理に腹腔鏡(または後腹膜鏡)下手術にこだわらず、安全な方法を選択しています。
手術をしたからといって、全ての症例で高血圧や合併症のすべて(糖尿病など)が治るわけではなく、術後に降圧剤やそれぞれの合併症に対する治療薬を続けなければならない事も少なくありません。
術前も術後も、内分泌専門の内科医と緊密に連携して治療にあたります。
福岡大学腎泌尿器外科学講座
〒814-0180 福岡市城南区七隈七丁目45番1号 [ Google Map ]
TEL : 092-801-1011 FAX : 092-865-4445 E-mail : urology@fukuoka-u.ac.jp
[ 平日 ] 初診 / 8:30 - 12:00 ( 月・火・木・金 ) 再診 / 8:30 - 12:00
