乳房は内臓と違って体の外側にありますから、比較的その異常を見つけやすいのが特徴です。しかし病気のことをよく知らないために発見が遅れたり、病院を受診するのが遅れたがために乳房を失う患者さんもいます。乳癌の場合にはそのために命まで失ってしまう場合があります。
乳房に異常があると気になっている人や、もう既に乳癌と診断された人を対象に、できるだけ解りやすく質問形式でお話します。
乳癌の診断、治療は年々新しく変わってきています。治療法も昔のようにみんな同じ治療を受ける時代ではありません。乳癌は各個人で違っていることもわかってきていますので、それに適した治療を行います。
皆さん正確な情報を取り入れて積極的に検査や治療に参加してください。大切なことは自分が納得した治療を受けることです。そのためには我々は多くの情報を提供します。
A.癌とは体の色々な臓器にできる悪性のできもの(しゅよう(腫瘍))のことです。(正確には上皮組織(皮膚や粘膜など)にできる悪性腫瘍を癌と言い、非上皮組織(脂肪や骨など)にできる悪性腫瘍を肉腫と言います。)腫瘍とは際限なく増えてゆく細胞の塊です。悪性腫瘍は周りの血管や筋肉や神経などの組織を壊していきます(これをしんじゅん(浸潤)と言います)し、離れた臓器に広がっていきます(てんい(転移))。放っておくと癌に冒された臓器が働かなくなり、栄養も癌に取られて死に至ります。このように命に関わる病気を悪性と言うのに対して、良性の腫瘍は大きくはなっても浸潤や転移を起こすことはありませんから、死ぬことは稀です。 乳癌の場合は癌が内臓に転移することにより、生命に関わってきます。
癌は遺伝子(遺伝子は体の細胞の核にあります)の異常が積み重なってできることがわかってきています。多くの癌の発生には親からの遺伝だけではなく、生活環境が大きく影響してきます。たばこや肥満も癌を起こしやすい環境の一つです。
A. 乳癌は乳房にできる癌ですが、下の図の中で乳管と小葉にできるものがほとんどです。小葉とは‘おっぱい’を作るところで、乳管とはそれを乳頭まで運ぶ管です。およそ8割が 乳管にできる乳管癌です。始めは乳管の管の中にできた癌は、乳管の中で増えますが乳管の外側に広がっておらず、この状態の癌を非浸潤癌(DCIS)と言います。この時は乳房の外へ転移を起こしていません。癌が乳管の壁を破って外側(間質)に広がると浸潤癌と言う状態になります。浸潤を起こすと、乳管の外側にあるリンパ管や血管の中に癌が入り込んで、その流れに乗って転移を起こす可能性が出て来ます。現在の日本人女性の乳癌のうち、約80%は浸潤癌の状態で見つかっています。
また乳頭がただれるパジェット病という癌の仲間もあります。パジェット病のほとんどは、非浸潤癌です。
男性乳癌も女性の1%未満の頻度で存在します。 60歳以降の高齢者に発生します。
最近の研究では、乳癌は単一の性質の癌ではなく、同じ乳癌でも人によっていくつものタイプ(サブタイプ)に分けられることが解って来ました。そのタイプによって大きくなるスピードや転移の起こしやすさが異なり、また薬に対する効果も異なります。現在では癌の進行度(病期)に加え、特にホルモン感受性、HER2発現性(後述)、増殖能(Ki67)を考慮して治療方針が検討されます。
上の図は乳房の模式図です。
A. 下の図は日本人女性の新たに癌と診断された人の割合を示したものです。
最近の報告では毎年約9万人の女性が新たに乳癌と診断されています。
乳癌は、日本人女性のなかで一番多い癌になっています。
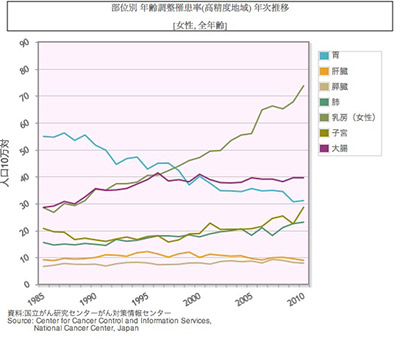
次の図は発生年齢によるグラフです。多くの癌は高齢者ほど頻度が多くなるのに比べ、乳癌は閉経年齢の近くに好発年齢のピークがあります。
A. 乳癌の多い欧米を中心に乳癌の危険因子が調べられています。
などがありますが、実際にはどれにもあてはまらない乳癌の患者さんは沢山います。注意する指標と考えたらよいでしょう。ただし食生活の欧米化(過度のカロリーや動物性脂肪のとりすぎ)は乳癌の増加原因の1つであることは間違いないようですので注意しましょう。
最近では遺伝性乳癌(乳癌になる可能性が高い遺伝子を親から受け継ぎ、その遺伝子の異常によって起こった乳癌)の研究も行われています。遺伝性乳癌は乳癌全体の10%以下と考えられており、多くの乳癌の人は遺伝因子よりも生活習慣などの環境因子の影響によるものと考えられています。血縁者に乳癌の人が多い、若年性乳癌(40歳以下)、両側性乳癌、卵巣癌、男性乳癌がいる場合には、遺伝性乳癌の可能性があります。遺伝子検査(BRCA1、 BRCA2の遺伝子異常を血液検査で調べます。保険適応外)により調べることは可能ですが、もし異常がわかった場合にどうするか(フォローアップの方法、予防的切除まで行うか、親族はどうするか)十分なカウンセリングが必要です。
A.乳癌のもっとも多い症状は、乳房のしこりです。典型的なしこりは、硬い芯のあるようなしこりです。ほとんどのしこりは痛みがありません。乳頭からの色(赤、茶、黒など)の付いた分泌物が出る場合もあります。乳頭がただれたり(パジェット病)、乳房全体が赤く腫れあがり痛みや熱を持ったりする場合(炎症性乳癌)もあります。また腋の下のリンパ節が腫れることもあります。自分では気づかずにエコー(超音波検査)やマンモグラフィ(乳房のレントゲン検査)で初めてわかる場合も決して稀ではありません。
転移した場合には転移した臓器によって症状が異なります。たとえば首の周りのリンパ節に転移した時は、しこりとして触れることもあります。脊椎(背骨のことです)に転移した場合には背中の痛みが出ることもあります。肺や肝臓に転移したときは症状(咳や痛みや黄疸など)がでるのはかなり進行してからです。
A. 乳房のしこりの約8割は癌ではありません。
20-30代の女性には、線維腺腫という良性のしこりができる場合があります。生理の周期によって大きさが変化する場合があります。大きくなる場合もありますので2cm以上になれば切除を検討します。手術で切除するときには、術後にできるだけ傷がわからないようにする工夫をしています。
もちろん頻度は低いですが、若くても乳癌の場合もありますから専門の施設を受診しましょう。 乳房も加齢とともに変化してきます。乳腺症という状態(線維化やのうほう(嚢胞))になり、しこりを触れたり痛みを感じたりします。(炎症が起こっている乳腺炎とは違います) ほとんどの人は治療を必要とする場合はありません。乳腺症自体は癌になることもありません。しかし40歳以上のしこりは、一応癌を鑑別しなくてはなりませんから1〜2年に一度は検診を受けた方がよいでしょう。危険因子のある方は、担当医と相談して検査の予定をたてましましょう。
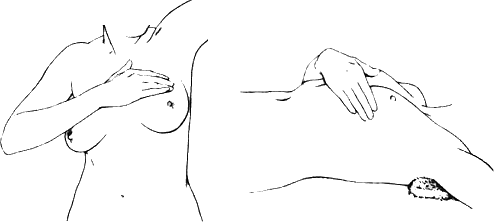
A. 30歳を過ぎたら毎月生理のあと2-3日間ぐらい経ち乳房の張りが減ってから、閉経後の方は毎月決まった日にちに自分で調べてみましょう。まず鏡の前で左右の乳房を比較して、対称的になっているか、以前見られなかったくぼみや盛り上がりがないか、乳頭が落ち込んできていないか調べます。次に指の腹で乳房を胸に押しつけたり、ころがすようにしながら、硬いしこりがないか調べます。 指で摘んでは全部しこりのように感じるので、始めから摘んで探しては解りません。乳房の大きな人は仰向けに寝て触るとよいでしょう。
ふだんの自分の乳房に馴れておくことが大切です。 多くの女性は自分の乳房にしこりを感じていますので、自己検診をすることによっていつもあるしこりとそうでないものを早めに見つけることが出きるようになります。 もし小さなうちで乳癌が見つかった場合は、治癒率は格段に高くなりますので自己検診は大切です。
A. 日本では乳癌を含めて乳房の病気は、主に外科が担当しています。
視診や触診だけでは不十分ですので、マンモグラフィやエコーによる検診を受けられることをお勧めします。保健所や検診車でもマンモグラフィを受けられるようになってきています。
福岡大学病院の乳腺外来の初診日は、毎週月〜水、土曜日の午前中です。
マンモグラフィやエコー検査は、検査日が決まっていますので予約制になります。
(しこりなどの自覚症状のない方の一次検診は、福岡大学病院では行っていません。)
A. 一般的には以下の通りです。
・病歴と視触診
現在の症状、過去の病歴、家族歴、生理の状態、出産歴、ホルモン剤の既往を聞きます。触診で両側の乳房、腋の下、首の周りを調べます。
・エコー(超音波検査)
乳房の中に怪しいしこりがないか探します。腋の下や首の周りのリンパ節が腫れてないか探すこともできます。
お腹のエコー検査は、主に肝臓に転移がないか調べます。
・マンモグラフィ(乳房X腺検査)
乳房専用のレントゲン検査です。乳房のしこりや石灰化(カルシウムの溜まりで、小さな白い粒のように見えます)がわかります。ごく小さな石灰化の集まりは、癌を疑わせるサインです。40歳以下や乳腺が発達している人は、しこりの影が乳腺に埋もれてしまって良く解らないことがありますので、エコー検査との併用が必要です。自覚症状のない人が受ける乳癌検診でのマンモグラフィは、40歳以上が適応です。
・細胞診・生検
正確に乳癌の診断を付ける検査としては、細い針を刺して行う細胞診(細胞の集まりを顕微鏡検査で癌かどうかを調べます)と太い針を刺して行う組織生検(癌の種類(組織型)、悪性度(グレード、Ki67)、ホルモンレセプターやHER2(ハーツー)を調べることができます)があります。太い針で行う場合は、局所麻酔をしてから行いますから痛みは少ないですし、細胞診よりも多くの情報が得られます。マンモトーム生検も針生検の一種で、より多くの組織が採取できます。いずれも外来で行うことができます。針生検でうまく診断がつかないときには、局所麻酔をして皮膚をメスで切って、しこり自体を取り出す外科生検を行う場合があります。
顕微鏡検査で癌細胞が見つかった場合には、確定診断となります。しかし癌のしこりの一部を診断しただけですので、しこり全体の性質を表していない可能性はあります。また以前は針を刺すことで、癌が広がってしまうことが心配されていましたが、実際には問題となることはほとんどありません。
・乳房MRI
MRIはX腺ではなく磁力で行う画像検査です。乳房MRIでは造影剤を使用することで、乳房内の病変の性質や広がりを調べる検査で、特に乳房温存手術を行う場合には必ず行っています。
・CT
CT検査はX腺による画像検査です。乳房内だけではなく、リンパ節や内蔵に転移を疑わせる陰影が無いか調べる目的で行われます。部位によっては数mm程度の陰影を見つけることもできますが、質的診断はできません。またおよそ7ミリシーベルトの医療被曝が起こります。
A. 最初に癌ができた場所をげんぱつそう(原発巣)と言います。原発巣は、乳管や小葉の内部にできてきます。癌が乳管や小葉の外側に広がっていない状態を非浸潤癌(DCIS, LCIS)と言います。この時は転移を起こしていません。乳管や小葉の外側に広がった状態を浸潤癌と言い、周囲にあるリンパ管や血管に癌が入り込む可能性が出てきます。癌がリンパ管や血管に入り込むと、リンパ液や血液の流れに混じって乳房の外に広がり、転移するようになってきます。浸潤癌だから必ず転移が起こる訳ではありませんが、現在の画像診断(エコー、CT、MRI、PET-CTなど)では数mm以下の小さな転移を見つけることはできません。血液検査による従来の腫瘍マーカー測定も、癌の早期発見に役立つことは少ないです。
リンパ液とは毛細血管からにじみ出た液体で、細胞に栄養を与えた後に集まって流れるところがリンパ管です。リンパ管も血管のように体中に張り巡らされています。リンパ液は最終的には大きな静脈に流れ込みます。リンパ管はリンパ節(一般にはリンパ腺と呼ばれているものです)につながっています。リンパ節は化膿した傷の近くで痛みを伴って腫れることもありますが、癌の場合、早期に転移する場所でもあります(リンパ節転移)。多くの場合は痛みがありません。乳癌では、同じ側の腋の下のリンパ節が最初に転移するリンパ節であることが多いです。
全身に流れ出た乳癌細胞が転移をきたしやすい臓器は、骨、肺、肝臓です(遠隔転移)。この状態を転移性乳癌と言います。(肺癌や肝臓癌とは言いません)原発巣は放っておくと段々大きくなり、表面では皮膚を破って潰瘍をつくって出血したり、深い方では胸の筋肉に広がっていきます(浸潤)。
一旦治療により癌が体からいなくなったと思われた後に、癌が再び見つかることを再発といいます。これはCTやPETなど色々な検査をしてもわからないくらい小さな転移(微小転移)が、最初の乳癌の診断の前に起きていたためと考えられます。浸潤癌であれば、小さな癌でも術後に再発することがあるのは、そのためだと考えられています。この微小転移による再発を予防するため、術後にホルモン療法や化学療法を追加します。(これを術後全身療法と言います)
手術した胸や腋の下に癌が、再発することを局所再発といいます。目に見えないくらいの癌のかたまりが、残っていた可能性があります。後述する乳房温存手術の後に放射線治療を行うのは、局所再発を減らすためです。
A. 病期とは癌の大きさやリンパ節転移の程度、それに遠隔転移の有無から決める癌の進行度です。胃癌や肺癌などそれぞれの癌で決まっています。
再発した癌には、使われません。
浸潤性乳癌の場合はI期からIV期まであり、I期は癌の大きさが2cm以下でリンパ節転移がない状態です。 IIA期は大きさが2cm以下で腋の下のリンパ節転移があるか、あるいは癌の大きさが2cmより大きく5cm以下の時。IIB期は癌の大きさが2cmより大きく5cm以下で腋の下のリンパ節転移があるか、癌の大きさが5cmより大きい時。 IIIA期は大きさが5cmより大きくリンパ節転移があるか、リンパ節転移が高度な時です。IIIB期は癌が皮膚から露出したり胸の筋肉に広がった状態です。IIIC期は鎖骨の近くにリンパ節転移がある時。IV期は既に遠隔転移が存在する状態です。一方非浸潤癌は、0期です。
病期によっておおまかな治療方針が決まります。
病期は癌の広がりを示すものであり、悪性度(転移や再発しやすさ)やホルモン感受性(ホルモン治療の適応の有無)などの癌の性質とは、直接関連しません。今ではこの悪性度や癌の性質が、治療法選択に重要視されています。
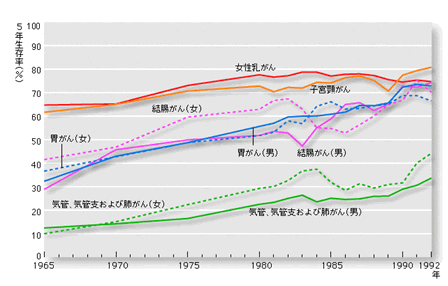
A. 下の図は国立がんセンターで手術後5年経って生存している人の割合です。 乳癌は、他の癌よりも成績が良いのが解ります。
乳癌はホルモン療法や化学療法(抗癌剤)などの薬物療法と放射線療法が、他の癌より効きやすいのが特徴です。そのため他の癌に比べて多くの薬が開発されていますので、多くの治療選択肢があります。また一部の癌は、再発までに長い時間(5年〜10年以上)を要することがあります。 およそ手術を行った乳癌患者の3割程度が10年間のうちに再発します。
下に国立がんセンターの病期別の生存率を示します。
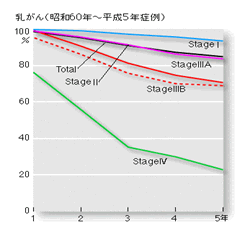
日本では30〜54歳の女性の癌死の原因は、乳癌が最多です。家庭や社会にとって大きな損失となりますので、早期発見早期治療が必要です。
A.乳癌も他の臓器の癌と同じように外科治療(手術)、薬物療法(化学療法(抗癌剤)と分子標的治療、ホルモン療法)、放射線療法が大きな治療の柱です。これらを組み合わせて治療が行われます。
手術と放射線療法は局所療法と言って治療したところにしか効果がありません。それに対して薬物療法は全身療法で体中に効果が期待できます。早期に見つかった乳癌は手術だけで治癒が期待できる患者もいますが、浸潤癌の場合は正確に再発を予想することはできません。初めて乳癌と診断されてから行う初期治療の目標は、治癒(再発させない)ですので、上述の微小転移から再発させないために薬物治療を加えます。初期治療の薬物療法では治癒が目標ですので、できるだけ薬の投与量や期間を標準的方法に維持させる ことが重要です。このように浸潤性乳癌の治療として、局所療法と全身療法を組み合わせる集学的治療が標準治療となっています。
再発(特に骨や内蔵)乳癌、IV期の進行乳癌の場合は、すでに癌細胞が原発巣から体の中に流れ出てしまった状態ですから全身療法が中心になります。乳癌に有効な薬は多いですが、残念ながら治癒が難しいことが多いため、癌と共存する方法を探ります。クオリティオブライフ(生活の質、QOL)を考え、その患者さんにあった治療法を医療スタッフと相談して行っていくことが重要です。
我々が提供する治療は、世界で報告された臨床試験の結果をもとに現在行える治療の中で最も有効と考えられる治療法です。日本乳癌学会がまとめた「診療ガイドライン」に、標準治療が記載されています。乳癌学会では「患者さんのための乳がん診療ガイドライン」も発行しています。
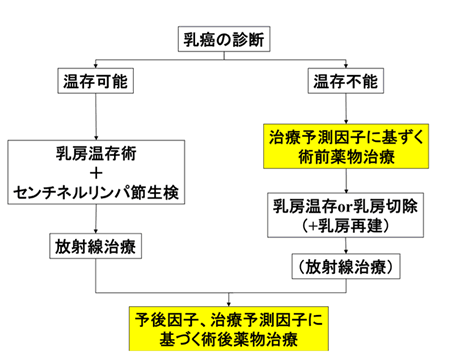
乳癌の治療法は手術も薬物療法も以前とは大きく変わってきており、これからも早く変わっていくと考えられます。
現在は治療の選択肢も多く‘一番いい治療’と言うのは、患者さんの状態や考え方でそれぞれ違ってきます。ですから治療法は医療スタッフと十分相談してから一緒に決めることになります。一般的に癌細胞は最初の1個から、約1cmの大きさになるまでにおよそ7年間かかると言われています。つまり見つかるまでには、既に長い時間が過ぎていますので、あわてずに落ち着いて治療方針をよく検討してから治療を受けられることをお勧めします。
A. 手術はもっとも効果のある局所療法です。
乳癌の手術法はこの25年近くで大きく変わってきています。現在の手術法は大きく分けて乳房切除術と乳房温存手術(乳房部分切除術)です。
下に年代による日本の乳癌手術の術式別割合を示します。
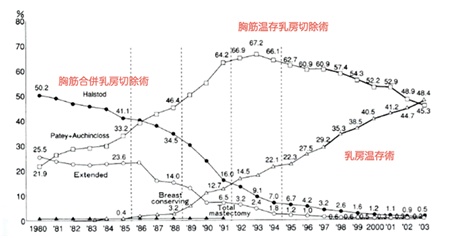
乳房切除術は、癌ができた乳房を全部切除します。1986年以前まではさらに乳房の下にある胸筋もすべて一緒に切除する方法が標準的でした。(胸筋合併乳房切除術:この術式は永く一般的に行われたので以前は定型的乳房切除術あるいは、始めた人の名前からハルステッド手術と呼ばれていました)現在では術後の生存率が胸筋を切除しなくても変わらないことが解ったため、この術式は行われません。現在の乳房切除術式は、胸筋温存乳房切除術(定型的に対して非定型的乳房切除術とも呼ばれていました。腋窩リンパ節郭清を含みます。)か全乳房切除(リンパ節に関してはセンチネルリンパ節生検を組み合わせることが多いです。)で、これらの術式はその名の通り乳房の下の胸筋は切除しません。癌が大きい場合や範囲が広い場合、または癌が乳房内に複数ある場合が適応になります。
乳房温存手術は、癌を含めて乳房を部分的に切除する乳房部分切除です。乳房が3/4-2/3近く残るため乳房切除と比べて美容的に優れています。部分的に切除するためには、癌の大きさが小さい方が切除する量も少なくてすみ、残る乳房も多くなります。日本乳癌学会のガイドラインでは、大きさが3cm以下の患者さんが適応となります。ただし癌の範囲をぎりぎりで切除すると癌を残してしまう可能性がありますので、距離を離して切除します。そのため、ある程度の大きさを切除することになりますので、患者さんによっては乳房の変形や左右差が出てしまうことがあります。また部分切除では多くの乳腺が残るため、残した乳房に起こる局所再発が、10%以下の確率で残ると報告されています。そのため術後に残った乳房に放射線治療を加えることで、乳房切除と同じ程度の生存率にすることができます。 ですから乳房部分切除術を行った患者さんには、原則として残った乳房に放射線治療をお勧めしています。(手術と放射線を合わせて乳房温存療法と言います)
前述の適応で乳房温存手術を行っても、術後の乳房が大きく変形する場合があります。せっかく乳房を温存しても変形が強いのでは、何のために温存したのか解らなくなってしまいます。術前に切除範囲が広く術後の変形が強くなる可能性が高い場合には、無理に乳房温存手術を行うよりも、手術の前に薬物療法(術前療法)を行って癌を小さくしてから温存手術をするか、乳房切除をして同時に乳房再建する(一次再建)手術が行われるようになってきています。可能であれば皮膚や乳頭も温存する手術もあります。
福岡大学病院では乳房再建手術を専門とする形成外科がありますので、乳房再建を積極的に行っています。
乳房切除術も乳房温存手術も浸潤癌の場合、従来は同じ側の腋の下のリンパ節を全部取っていました。(これをリンパ節かくせい(郭清)と言います)これは前にも述べたように、ここのリンパ節に癌が最初に転移しやすいためです。
リンパ節郭清することによって、顕微鏡検査により癌の転移の状態を調べることができますから正確な病期がわかり、術後の治療の方針を決定するのに役立ちます。しかし腋の下のリンパ節郭清を行うことにより術後、手術した側の腕が上げにくくなり、一部の患者さんに腕のむくみ(リンパ浮腫)や腋の下の痛み、しびれ感が出現します。腕を上げるリハビリを行い、リンパ浮腫には理学療法や弾性スリーブの着用を行います。
現在は手術前の検査でリンパ節転移の疑われない場合には、リンパ節郭清を省略する目的でセンチネルリンパ節生検が行われています。(センチネルリンパ節の項目参照)
術前に非浸潤癌と診断できた場合でも、癌の広がりや悪性度を考慮して、あるいは乳房切除を行う場合にはセンチネルリンパ節生検を行います。
再発転移した患者さんには、癌のタイプ、できた部位と数、再発までの期間、全身状態などを考慮して治療法を検討します。全身療法(ホルモン療法や分子標的治療薬と化学療法)が中心になります。転移した癌の性質が変化する場合があるため、必要に応じて転移した組織を生検して、癌の性質を調べることもあります。
局所再発の場合には、手術が行われる場合があります。
A. 腋の下のリンパ節(腋窩リンパ節)は、乳房からのリンパ液が多く流れてくるリンパ節です。癌の転移の有無は、癌の進行度を反映します。進行度が高いと再発の危険性が増します。
リンパ節転移があるかどうかは、エコーやCTなどの画像検査では正確に診断できず、病理(顕微鏡)検査を行うための組織採取(生検)が必要です。腋窩リンパ節再発を予防し、また術後の治療方針を決定するために、どんな大きさの乳癌でもリンパ節郭清するのが以前は標準術式でした。しかし、リンパ節郭清をすることによる後遺症として、腕のリンパ浮腫や、腋の下から腕にかけての知覚異常などが発生する可能性があります。現在、術前の画像検査でリンパ節転移が疑われない人にリンパ節郭清を行っても、70〜80%以上の人にはリンパ節転移は見つかりません。つまりこれらのリンパ節転移のない人は、リンパ節郭清を行わなくても良かったことになります。
腋窩リンパ節転移の有無を少ない合併種で調べられる方法が、センチネルリンパ節生検です。センチネルリンパ節(見張りリンパ節)とは、乳癌のリンパ節転移が最初に起こる可能性の高いリンパ節のことです。つまりこのセンチネルリンパ節に転移がなければ、その他のリンパ節にも転移は起こっていないと考えられます。もし術前や術中にこのセンチネルリンパ節を見つけ、顕微鏡検査(病理検査)でそのリンパ節に転移が無いことを確認できれば、不必要なリンパ節郭清を省略することができます。センチネルリンパ節生検のみで済めば、腋窩リンパ節郭清後の合併症を予防できるのです。
現在センンチネルリンパ節生検は保険適応になっており、主に色素法とRI(放射性同位元素)併用法の2つの方法があります。 90%以上の確率で正確に転移の有無を診断できますが、数%は見逃す可能性が報告されています。その場合でも定期的に外来で観察して行きますし、術後の薬物療法や放射線療法による効果も期待できます。実際に残した腋窩リンパ節に再発してくる可能性は低いと報告されています(<1%)。もし術後にリンパ節再発が起きた場合には、その時に切除します。
術前検査で腋窩リンパ節転移が確認されている場合には、センチネルリンパ節生検の適応ではなくリンパ節郭清を行います。
乳癌の治療は従来の外科治療一辺倒ではなく、放射線療法や薬物療法も併せて行う集学的治療になっていますので、例えば乳房部分切除の場合には術後放射線療法が追加されます。海外の 臨床試験ではこの場合、センチネルリンパ節生検による癌の転移がリンパ節2個までの場合にはリンパ節郭清を行っても、行わなくても術後の予後(再発や死亡)に差はありませんでした。日本乳癌学会のガイドラインでも、条件に合えばセンチネルリンパ節に2個までの転移であればリンパ節郭清を省略できることが記載されています。
A. 化学療法やホルモン療法は全身療法であり、浸潤性乳癌に対して手術の前に行う術前療法、手術後に行う術後療法、それと進行した乳癌や再発転移乳癌に行う場合があります。
術前療法は、手術の前に最初に行う薬物療法で、おもに抗癌剤が投与されます。癌の病期とともに、薬物療法の効果はそれぞれの癌タイプによって違ってきますので、まず針生検を行い、どのサブタイプの乳癌であるかを調べてから治療方針を決定します。多くの患者さんで癌が小さくなり、乳房温存手術が可能になったり、手術後の顕微鏡検査で癌がほとんど無くなっていることもあります。癌のしこりを切除する前に抗癌剤を投与するわけですから、その抗癌剤がその乳癌にどの程度効果があるか確認できます。術前化学療法は、以前は大きな乳癌や進行した乳癌が対象でしたが、最近は手術可能な乳癌にも積極的に行われるようになっています。特にHER2陽性乳癌(抗HER2剤と抗癌剤を併用)やトリプルネガティブ乳癌(抗癌剤)は、手術を先行させた場合でも術後に抗癌剤が投与されますので術前療法を選択することが多くなっています。閉経後のホルモン感受性の高い乳癌には、術前ホルモン療法が選択される場合があります。
術後療法は、手術で切除した癌の大きさ(浸潤している長さ)、リンパ節転移の状態、癌の悪性度(グレード)、ホルモン感受性、HER2発現性、増殖能(Ki67)などから判断して薬剤が選択されます。体の中に残っているかもしれない癌(微小転移)に対して再発を防ぐための予防的な目的で行われます。
乳癌では術後療法を行うことで術後の再発率や死亡率が下がることが、臨床試験で証明されています。
現在までの成績では、術前化学療法と術後化学療法に再発率や生存期間の違いはありません。ホルモン感受性陽性の患者さんには、ホルモン療法を中心に考え、その患者さんの再発リスクを勘案し化学療法を追加します。 HER2陽性乳癌の場合には、抗HER2剤が抗癌剤と併用されます。トリプルネガティブ乳癌には、抗癌剤が投与されます。
進行、再発転移乳癌に対する薬物療法は、すでに遠隔転移を起こし進行したIV期乳癌や術後に再発転移を起こした患者さんに投与されます。転移している場所や数、再発するまでの時間、前治療の内容や効果、ホルモン感受性、HER2発現性などを併せて考えて薬剤を選択します。
乳癌は比較的薬物療法がよく効くことがあるため、多くの薬が適応となり、また多くの薬が開発されています。患者さんは自分が投与されている薬の名前と副作用について知っておいてください。普段と違う症状があったら医療スタッフに必ず教えてください。
福岡大学病院では腫瘍内科グループで化学療法を行う場合もあります。
<化学(抗癌剤)療法>
前述したように乳癌は、抗癌剤が比較的効きやすい性質を持っています。抗癌剤は元気な細胞(細胞分裂の活発な細胞)を主として殺します。癌細胞の多くはとても元気な細胞です。注射や内服薬として投与された抗癌剤は、血液中に溶け込んで効果を発揮しますが、その効果は癌細胞のみに働くのではなく癌以外の元気な細胞(血液を作る骨髄細胞、頭髪をつくる毛母細胞など)にも働いてしまいます。抗癌剤投与によりこれらの細胞にも影響が出て、それぞれの副作用が出ます。共通の副作用として、脱毛、白血球の減少、悪心嘔吐、下痢などがありますが、個人差が大きく乳癌の治療で使われる程度では、多くの場合副作用は一時的で、早期に回復してきます。この中で白血球が少なくなってしまうと、体の抵抗力(免疫力)が下がって熱が出たり、肺炎などの感染症にかかりやすくなってしまいます。それに対して今では白血球を増やす注射薬もあります。このように現在では副作用を抑える薬も開発され比較的安全に行えるようになり、乳癌の化学療法は外来を中心に行われています。
現在乳癌で投与される中心的な抗癌剤は、アントラサイクリン系(ドキソルビシン、エピルビシン)とタキサン系(パクリタキセル、ドセタキセル)です。
これらの治療を受けている患者さんは抵抗力が低下している可能性がありますので、風邪をひいた人に近づいたり、人混みの中に出ていったり、体に負担になることをすることは避けましょう。もし高い熱が出たときには直ぐに病院に連絡してください。
<ホルモン(内分泌)療法>
初発乳癌の約60−70%は女性ホルモン(エストロゲンとプロゲステロン)のレセプター(受け皿)を持っている(これをホルモンレセプター陽性と言います)ため、女性ホルモンによって乳癌細胞が増えます。女性ホルモンレセプター陽性の乳癌患者さんでは、女性ホルモンを減らすことにより癌細胞が増えることができず、やがて小さくなって行きます。ホルモンレセプターの検査は、生検や手術で切除した癌から調べることができます。ホルモンレセプター陽性の患者さんが、ホルモン療法の適応となります。おもに術後療法や閉経後患者の術前療法、再発した乳癌に投与されます。作用の仕方でいくつかに分類されます。閉経前(生理があっている)の患者さんには、抗エストロゲン剤やLH-RHアゴニスト剤が適応です。閉経後(生理が終わった)の患者さんには、アロマターゼ阻害剤や抗エストロゲン剤が適応になります。
抗エストロゲン剤は、女性ホルモンが癌細胞に結合するのを防ぐ内服薬です。タモキシフェンやトレミフェンという薬があります。副作用としては体や顔のほてり、性器出血、おりものの変化があります。また頻度は少ないのですが子宮体癌(子宮内膜癌とも言います。一般的に言う子宮癌は子宮頚癌のことで別物です)が飲まない人に比べて2~3倍くらい高くなると言われていますので、タモキシフェンを内服されている患者さんは、不整性器出血に注意し異常があった時には婦人科を受診するようにしてください。その他には血管の中で血液が詰まる血栓症も報告されています。良い作用として骨粗鬆症を予防し、血液中のコレステロールを減少させます。 タモキシフェンは重大な副作用もありますがその 頻度は低く、乳癌の患者さんにとっては再発を抑え、反対側の乳癌の発生を約半分に抑える働きが証明されています。
LH-RHアゴニスト剤は、月経(生理)を止めてしまう注射薬です。月経を止めて女性ホルモンの濃度を下げます。そのため更年期のような副作用が出ます。
アロマターゼ阻害剤は、閉経後の患者さんの女性ホルモン濃度を下げる内服薬です。閉経しても女性の体の中では、アロマターゼという酵素により女性ホルモンが作られています。この酵素の作用を阻害して女性ホルモン濃度を低下させます。副作用として関節のこわばりや痛みがでたり、もともと骨粗鬆症のある患者さんでは、骨粗鬆症が進行する可能性があります。そのためアロマターゼ阻害剤を内服する場合は、定期的に骨密度の検査を行います。タモキシフェンよりも再発予防効果が優れるため、現在我が国では閉経後の患者さんの術後ホルモン治療は、アロマターゼ阻害剤が第一選択になっています。
手術後のホルモン療法は5年間が標準と考えられていますが、再発リスクの高い場合には 5年以降も治療を継続することもあります。
閉経後のホルモン療法薬としてフルベストラント(注射剤)があり、抗エストロゲン作用にエストロゲンレセプターを減らす作用も持っています。ホルモン感受性のある進行再発乳癌が適応です。
〈分子標的治療薬〉
抗癌剤と違って、癌細胞や癌細胞に働く細胞に選択的に作用する薬剤です。副作用も抗癌剤と違っています。一般的に抗癌剤やホルモン療法剤と併用して投与されます。
HER2陽性乳癌は、乳癌のおよそ20%を占め、悪性度が高く再発しやすい乳癌です。病理検査でHER2(ハーツー)陽性乳癌の場合、抗HER2剤が適応となります。抗HER2剤として、トラスツズマブ、ラパチニブ、ペルツブマブやTDM1が保険適応になっています。このうちトラスツズマブ(ハーセプチン)は術前術後にも投与できますが、その他は進行再発乳癌への保険適応です。また抗癌剤と併用した方が、治療効果が上がります。
抗HER2剤以外では、抗VEGF剤のベバシツブマブは抗癌剤と、mTOR阻害剤のエベロリムスや最近承認されたCDK阻害剤のパルボシクリブはホルモン療法剤との併用で進行再発乳癌に対して保険診療で投与できます。
このように抗癌剤よりも新しい分子標的治療薬がどんどん開発される傾向にあり、その反面薬価も従来よりもかなり高価となってきています。
以上のように現在では、その人の乳癌の性質(サブタイプなど)にあわせた治療を行います。乳癌の性質が違えば、治療法が違ってきますので、よく担当医の説明を聞いて相談して治療を決めてください。
〈骨転移治療薬〉
乳癌が骨に転移した場合には、痛みや骨折の合併が見られることがあります。骨転移には骨にある破骨細胞(骨を壊す細胞)が関与して、働きが亢進していることが解っています。破骨細胞の働きを抑える薬がビスフォスフォネート製剤やデノスマブ(分子標的治療薬)です。これらの投与で痛みや骨折を減らすことができます。顎骨壊死の合併症の報告があり、抜歯をする時には休薬が推奨されていますので、歯科医への連絡が必要です。
A. 放射線療法も局所療法の一つです。癌が存在する部位に対して照射されます。
乳房温存療法では、残存乳房の局所再発を抑える目的で乳房を中心に約5−6週間毎日(土、日は休み)放射線を当てます。合併症としては照射部位の皮膚乾燥、発赤、熱感、色素沈着などです。一部の患者さんは、全身倦怠感を感じることもあります。放射線照射を受けた皮膚は弾性が失われてしまいますので、その後の二次乳房再建は難しくなります。また一次乳房再建を行なった後に放射線治療を追加した場合には、合併症(変形、硬化、皮膜拘縮など)が多くなります。組織拡張器には磁石が入っていますので、入れ替え後の放射線照射となります。放射線科での治療となりますので、放射線科を受診して放射線科医と相談して治療計画をたてます。ほとんどの患者さんは外来通院照射を受けています。
癌が骨に転移した場合、痛みを取るためや骨折予防のために行われることもあります。
脳転移の場合には、ガンマナイフ照射や全脳照射が行われます。
A.遠隔転移が認められない患者さんに、手術を行い完全に切除できたと考えられる場合でも、術後再発することがあります。これは手術の時に既に原発巣から流れ出した、微小転移によると考えられています。
微小転移が起こりやすい癌は、
・ 乳癌(原発巣)が大きいとき
・ リンパ節転移があるとき(特に転移リンパ節個数が4個以上のとき)
・ 細胞分裂が盛んな(悪性度の高い)乳癌(グレード3、 Ki67高値)
・ 広い範囲の血管やリンパ管に癌が入っている場合
・ ホルモンレセプター陰性の乳癌
・ HER2陽性の乳癌(現在ではハーセプチン投与により再発率が低下して来ています。)
と考えられています。
これらが少なければ再発する可能性は低くなります。
A. 乳房切除を行った後に、失った乳房を手術で作る方法です。乳房切除を行った日に再建を行う方法を、一次乳房再建(同時再建)と言います。数ヶ月から数年後に行う方法を、二次乳房再建と言います。再建する方法としては、自分の脂肪や筋肉を用いる自家組織(お腹や背中の脂肪や筋肉)による再建と、人工物(組織拡張器、シリコンバッグ)を挿入する再建があります。自家組織は自然で異物反応はないですが、手術時間が長く入院期間も長くなります。人工物では、長期間の留置で異物反応が起こり硬くなってしまう場合がありますが、手術時間は短くて済みます。現在、乳房専用の組織拡張器やシリコンバッグを使った手術は、認定施設において保険適応となっています。どの術式を選ぶかは、癌の広がり、術後治療(放射線治療や抗癌剤治療が必要か)を考えて、形成外科医を含めて相談して決定します。
福岡大学病院は認定施設で、乳房再建を専門に行う形成外科がありますので、術後の 整容性に関して患者さんのQOL維持のため、適応があると考えられる患者さんには積極的に乳房再建を行っています。乳房温存療法の適応のある患者さんでも、乳房温存手術では強い変形が予想される場合、整容性を求められる場合も適応と考えられます。
A. 福岡大学病院呼吸器・乳腺内分泌・小児外科の場合、外来で癌の診断や広がりの診断、手術を行う場合には全身麻酔のための検査が行われます。手術日が決まったら治療法、手術および今後の経過の説明を、担当医より患者さんとご家族に行います。多くの場合には手術の前日に入院し、担当する麻酔医が説明に来ます。手術は全身麻酔で行われ、手術時間は乳房切除術でも乳房温存手術でもおよそ2時間半から3時間程度です。(乳房再建手術を行う場合には、術式によって時間がかかります) 手術中の出血は10-30mlですので強い貧血などが無い限り輸血することはありません。当日は絶食ですが術翌日からは食事も始まりますし、歩けるようになります。また手術した側の腕の運動(リハビリテーション)を少しずつ始めていきます。多くの患者さんは、術後約5-10日間で退院します。乳房再建を行った場合には、入院期間が長くなります。腋窩リンパ節郭清を行った場合でも、毎日リハビリテーションをすることで、腕は手術前と同じくらいに上がるようになります。
抗癌剤治療を行う場合には、福岡大学病院では初回は入院して投与します。入院した日に血液検査を行い、投与基準に合っていれば投与します。強い副作用がなければ、翌日退院します。2回目以降の投与は、原則入院ではなく外来化学療法室で行います。
A. 退院されてからは、できるだけ普通の生活に早く戻るように心がけてください。手術の傷に問題なければシャワーはもちろん、お風呂にも入ることができます。傷はゴシゴシこすらず、石鹸を手につけてやさしく洗ってください。退院してからも毎日、腕のリハビリテーションを続けることが大切です(特に毎朝やりましょう)。手術した側の手や腕は腫れやむくみを予防するために、けがや虫さされや日焼けに注意してください。特に腋窩リンパ節郭清を受けた患者さんは、注意が必要です。
乳房温存療法の患者さんは傷の状態が落ち着いてから、放射線科を受診して放射線治療を受けます。ホルモン療法は外来で処方が始まります。抗癌剤治療を行う場合は、1回目の投与だけ入院(数日間)して行うことになっています。抗癌剤や放射線治療がなければ、2〜4ヶ月おきの受診になります。毎回検査をするわけではなくエコーやマンモグラフィを主として、必要に応じて血液検査、胸のレントゲンの検査、CT検査を行います。いつ、どんな検査を受けて結果がどうだったかということを必ず自分でも記録しておいて下さい。術後5年を過ぎてからは6ヶ月毎に受診して、術後10年間は義務検診と考えて必ず受診して下さい。10年以降は基本的には任意検診になります。ただし乳癌は術後長期間経ってから、再発が見つかる患者さんも少数ですがいますので、自分で勝手に受診を中止しないようにしてください。
温存療法の患者さんは傷の状態が落ち着いてから、放射線科を受診して放射線治療を受けます。